درمان هدفمند سرطان روده
پزشکان برای تصمیم گیری در مورد بهترین درمان، باید جنبههای مختلفی از بیمار و سرطان را در نظر بگیرند. از جمله:
1- پروفایل و تاریخچه بیمار:
- اطلاعات مرتبط درباره بیمار
- جنسیت
- سن
- سابقه پزشکی شخصی، بیماریها و درمانهای قبلی
- سابقه خانوادگی سرطان کولورکتال، پولیپهای کولورکتال* و سایر انواع سرطان
- وضعیت کلی سلامت و عملکرد عمومی
- شکایات فیزیکی خاص
- نتایج معاینه بالینی
- نتایج آزمایشهای آزمایشگاهی شامل شمارش خون، عملکرد کلیه و کبد، CEA*
- نتایج بررسیهای آندوسکوپی و رادیولوژیکی
2- اطلاعات مرتبط درباره سرطان
مرحلهبندی سرطان نقش مهمی در تعیین استراتژی درمان دارد. این فرآیند با استفاده از روشهای تصویربرداری مانند CT، MRI، PET و سونوگرافی آندوسکوپیک برای ارزیابی میزان گسترش تومور انجام میشود. سیستم TNM (اندازه تومور، درگیری غدد لنفاوی و متاستاز) رایجترین روش مرحلهبندی است. پس از جراحی، بررسی هیستوپاتولوژیک نمونه تومور و غدد لنفاوی برای تأیید مرحله و تعیین میزان تهاجم سرطان ضروری است.
علاوه بر این، پروفایلسازی مولکولی به شناسایی تغییرات ژنتیکی کلیدی مانند جهشهای RAS، BRAF، و ناپایداری میکروساتلایت کمک میکند. این اطلاعات برای پیشبینی پاسخ به درمان و انتخاب داروهای هدفمند اهمیت دارد. مرحلهبندی دقیق و تحلیل مولکولی سرطان به پزشکان امکان میدهد تا برنامه درمانی شخصیسازیشده شامل جراحی، شیمیدرمانی، و درمانهای هدفمند را طراحی کنند و شانس موفقیت درمان را افزایش دهند.
3- گزینههای درمانی سرطان
برنامهریزی درمان توسط تیمی از متخصصان انجام میشود که در جلسات چندتخصصی تصمیمگیری میکنند. درمان شامل روشهای موضعی مانند جراحی و پرتودرمانی و روشهای سیستمیک مانند شیمیدرمانی و درمان هدفمند بیولوژیک است. انتخاب روش به مرحله سرطان، ویژگیهای تومور و شرایط بیمار بستگی دارد.
درمان سرطان کولورکتال معمولاً از برداشتن پولیپهای بدخیم آغاز میشود. سپس، برنامه درمانی براساس مرحله سرطان مشخص میشود. هر روش دارای مزایا، خطرات و موارد منع مصرف است، بنابراین بیماران باید با پزشک خود درباره انتخاب بهترین گزینه درمانی مشورت کنند.
3-اصول درمان
3-1 جراحی
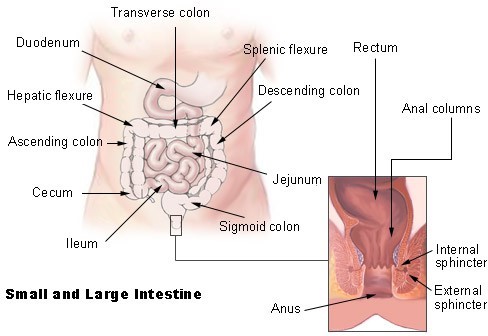
هدف اصلی جراحی، برداشتن تومور اولیه و در موارد پیشرفته، حذف ضایعات متاستاتیک است. میزان جراحی به گسترش تومور بستگی دارد. اگر سرطان از پولیپ ایجاد شده باشد، کل پولیپ طی پولیپبرداری حذف میشود. در موارد پیشرفتهتر، برداشت قطعهای انجام میشود که طی آن بخشی از روده همراه با تومور برداشته شده و دو سر روده دوباره متصل میشوند (آناستوموز).
روشهای جراحی استاندارد شامل همیکولکتومی راست یا چپ، برداشت سیگموئید و همیکولکتومی گسترده است. در این روشها، گرههای لنفاوی منطقهای و بخشهای درگیر از اندامهای مجاور نیز برداشته میشوند. برای مرحلهبندی دقیق، حداقل ۱۲ گره لنفاوی باید خارج شود. در سرطان راست روده، جراحی شامل برداشت کامل مزورکتوم (TME) است که تمام بافتهای لنفاوی اطراف راست روده را دربرمیگیرد.
اتصال مجدد روده (آناستوموز) معمولاً انجام میشود، اما در برخی بیماران ایلئوستومی یا کولوستومی (موقت یا دائمی) مورد نیاز است. استوما ممکن است برای تخلیه مدفوع ایجاد شود و در برخی موارد بعداً بسته شود.
جراحی میتواند به روش لاپاراتومی (باز) یا لاپاراسکوپی (کمتهاجمی) انجام شود. روش لاپاراسکوپی به دلیل برشهای کوچکتر، دوره نقاهت کوتاهتر و عوارض کمتر ترجیح داده میشود. در مواردی که تومور باعث انسداد روده شده باشد، ممکن است استنتگذاری برای باز کردن مسیر یا کولوستومی برای تخلیه محتویات روده ضروری باشد.
3-2 شیمیدرمانی در درمان سرطان کولورکتال
شیمیدرمانی با هدف کشتن یا مهار رشد سلولهای سرطانی انجام میشود. این روش بهصورت خوراکی یا وریدی تجویز شده و اثرات آن بهطور سیستمیک در کل بدن پخش میشود.
پایه اصلی شیمیدرمانی در سرطان کولورکتال، داروهای فلوروپیریمیدینی هستند که بهتنهایی (مونوتراپی) یا در ترکیب با سایر داروها (ترکیبدرمانی) استفاده میشوند. مهمترین این داروها عبارتاند از:
- ۵-فلورواوراسیل (۵-FU): تزریقی
- کاپسیتابین و تگافور-اوراسیل (UFT): خوراکی
برای افزایش اثربخشی، فلوروپیریمیدینها اغلب با لوکوورین (اسید فولینیک) ترکیب میشوند. بهعنوان مثال، ترکیب ۵-FU و لوکوورین که با نام ۵-FU/LV شناخته میشود، یکی از رایجترین رژیمهای شیمیدرمانی است.
در ترکیبدرمانی، فلوروپیریمیدینها معمولاً همراه با داروهای دیگر مانند اکسیالیپلاتین یا ایرینوتکان استفاده میشوند تا اثر ضدسرطانی تقویت شود.
3-3درمان هدفمند بیولوژیکی
درمانهای هدفمند با مهار مسیرهای حیاتی رشد سلولهای سرطانی اثر میکنند. برخی از مهمترین این داروها شامل:
- بواسیزوماب: آنتیبادی مونوکلونالی که با مهار فاکتور رشد عروقی (VEGF) از ایجاد رگهای خونی جدید در تومور جلوگیری میکند.
- ستوکسیماب و پانیتوموماب: آنتیبادیهایی که گیرنده فاکتور رشد اپیدرمی (EGFR) را مسدود کرده و رشد سلولهای توموری را متوقف میکنند.
- آفلیبرسپت: یک پروتئین مهاری که فعالیت VEGF را کاهش میدهد و در نتیجه رشد رگهای خونی تومور را مهار میکند.
- رگورافنیب: یک مهارکننده چندکینازی خوراکی که سیگنالهای حیاتی رشد تومور را مختل میکند.
3-4 رادیوتراپی (پرتودرمانی)
رادیوتراپی با استفاده از اشعههای پرانرژی برای تخریب سلولهای سرطانی انجام میشود. این روش در سرطان راست روده معمولاً قبل از جراحی، بهتنهایی یا همراه با شیمیدرمانی (شیمی-رادیوتراپی) تجویز میشود. این رویکرد موجب کاهش اندازه تومور و افزایش شانس جراحی موفق میشود.
پس از جراحی، رادیوتراپی برای بیمارانی که خطر عود بالایی دارند و قبلاً تحت پرتودرمانی قرار نگرفتهاند، توصیه میشود. در برخی مراکز، براکیتراپی (پرتودرمانی موضعی) میتواند جایگزین جراحی برای موارد انتخابی سرطان راست روده باشد.
3-5 درمان پولیپهای بدخیم
پولیپهای بدخیم، ضایعاتی هستند که در آنها سلولهای سرطانی به داخل پولیپ یا دیواره روده نفوذ کردهاند.
در کولون:
- اگر سطح تهاجم کم باشد، پولیپبرداری ساده کافی است.
- اگر تهاجم عمیق باشد یا ویژگیهای نامطلوب هیستوپاتولوژیک دیده شود، برداشت گستردهتر روده همراه با گرههای لنفاوی توصیه میشود.
در راست روده:
- موارد کمتهاجم با برداشت موضعی از طریق جراحی میکروسکوپی آندوسکوپی ترانسآنال درمان میشوند.
- اگر تهاجم شدید باشد، برداشت کامل مزورکتوم (TME) انجام میشود.
- برای بیماران نامناسب برای جراحی، شیمی-رادیوتراپی جایگزین میشود.
4- برنامههای درمانی سرطان روده بسته به مرحله بیماری متفاوت است.
مرحله ۰
در این مرحله، سرطان محدود به مخاط روده است و به لایههای عمیقتر تهاجم نکرده است. درمان اصلی شامل برداشت موضعی تومور از طریق جراحی است و نیازی به درمانهای تکمیلی نیست. بسته به اندازه و محل تومور، ممکن است برداشت ساده یا برداشت قطعهای روده همراه با آناستوموز انجام شود. در سرطان راست روده، روش میکروسکوپی آندوسکوپی ترانسآنال به کار میرود.
مرحله I:
در این مرحله، تومور به زیرمخاط یا لایه عضلانی نفوذ کرده است. درمان شامل برداشت وسیعتر روده همراه با گرههای لنفاوی منطقهای است. برای سرطان کولون، بخشی از روده حاوی تومور همراه با گرههای لنفاوی برداشته میشود، در حالی که در سرطان راست روده، برداشت کامل مزورکتوم (TME) انجام میشود. درمان اضافی معمولاً لازم نیست.
مرحله II:
سرطان به لایههای عمیق دیواره روده یا اندامهای اطراف تهاجم کرده است. درمان اولیه جراحی است که هدف آن حذف تومور و اندامهای درگیر است. در بیماران با عوامل خطر بالا (مانند انسداد روده، نفوذ به صفاق، تعداد ناکافی گرههای لنفاوی برداشتهشده، تمایز ضعیف تومور، و تهاجم به عروق یا اعصاب)، شیمیدرمانی کمکی توصیه میشود. برای سرطان راست روده، رادیوتراپی یا شیمی-رادیوتراپی ممکن است قبل از جراحی انجام شود.
مرحله III:
در این مرحله، سرطان به غدد لنفاوی منطقهای گسترش یافته است. درمان شامل جراحی برای برداشت تومور، گرههای لنفاوی، و اندامهای مجاور است. برای سرطان کولون، شیمیدرمانی کمکی با ترکیباتی مانند FOLFOX یا CAPOX به مدت ۶ ماه انجام میشود. در سرطان راست روده، MRI لگن برای تعیین میزان گسترش تومور ضروری است. در بیشتر موارد، شیمی-رادیوتراپی قبل از جراحی توصیه میشود تا میزان برداشتپذیری تومور افزایش یابد.
مرحله IV (متاستاتیک):
در این مرحله، سرطان به اندامهای دور مانند کبد و ریه متاستاز داده است. درمان شامل ترکیبی از جراحی، شیمیدرمانی، و درمانهای هدفمند بیولوژیک است. برنامه درمانی بسته به میزان انتشار تومور، شرایط بیمار، و امکان برداشت متاستازها بهصورت فردی طراحی میشود. شیمیدرمانی سیستمیک معمولاً شامل ترکیبات FOLFOX، FOLFIRI، یا CAPOX است و در برخی موارد، درمان هدفمند با داروهایی مانند بواسیزوماب یا سیتوکسیماب اضافه میشود.
5- عوارض جانبی درمان
5-1 عوارض جراحی
جراحی تحت بیهوشی عمومی ممکن است با خطراتی مانند ترومبوز ورید عمقی، مشکلات قلبی-تنفسی، خونریزی، عفونت و واکنش به بیهوشی همراه باشد که با ارزیابی دقیق پیش از عمل کاهش مییابند. پس از جراحی روده بزرگ، مشکلات گوارشی مانند اسهال، یبوست، دردهای کولیکی و انسداد روده ممکن است رخ دهند. در برخی موارد، نیاز به کولوستومی وجود دارد که مدفوع را از طریق استوما به کیسهای در خارج از بدن هدایت میکند. استوما معمولاً موقتی است، اما در برخی بیماران دائمی میشود.
5-2- عوارض شیمیدرمانی
عوارض شایع شیمیدرمانی شامل کاهش تعداد سلولهای خونی (کمخونی، خونریزی، عفونت)، خستگی، تهوع، استفراغ، اسهال و زخمهای دهانی است. برخی داروهای شیمیدرمانی عوارض خاصتری دارند:
- ۵–فلوئورواوراسیل (۵-FU): حساسیت به نور خورشید و در افراد دارای کمبود آنزیم DPD، عوارض شدید.
- کاپسیتابین: سندرم دست و پا (قرمزی و درد کف دست و پا)، تداخلات دارویی.
- ایرینوتکان: تعریق، افزایش بزاق، کرامپ شکمی، ریزش مو.
- اگزالیپلاتین: بیحسی دست و پا، حساسیت به سرما.
5-3- عوارض درمان بیولوژیک هدفمند
درمانهای هدفمند مانند ستوکسیماب، پانیتوموماب، بواسیزوماب، آفلیبرسپت و رگورافنیب میتوانند باعث بثورات پوستی، فشار خون بالا، مشکلات کبدی، خونریزی و کاهش تعداد سلولهای خونی شوند. بواسیزوماب خطر ترومبوز شریانی، خونریزی مخاطی و سوراخ شدن دستگاه گوارش را افزایش میدهد.
5-4- عوارض پرتودرمانی
پرتودرمانی میتواند دستگاه گوارش تحتانی را تحت تأثیر قرار داده و باعث اسهال، ناراحتی رکتوم و ترشحات مخاطی شود. اثرات بر دستگاه ادراری شامل ادرار دردناک، خون در ادرار و انسداد مجاری ادراری است. در زنان، پرتودرمانی لگن ممکن است موجب تنگی واژن شود.
هر روش درمانی مزایا و معایب خود را دارد، و انتخاب درمان مناسب به شرایط بیمار بستگی دارد. پزشکان با پایش مداوم و اقدامات حمایتی، تلاش میکنند تا عوارض را به حداقل برسانند.
