روش های تشخیص سرطان کولورکتال
تشخیص سرطان روده
تقسیمبندی سرطان کولورکتال
سرطان کولورکتال بر اساس معیارهای مختلفی طبقهبندی میشود که هر یک نقش مهمی در پیشآگهی، انتخاب درمان و ارزیابی پاسخ به درمان دارند. مهمترین سیستمهای تقسیمبندی این سرطان عبارتند از:
1-طبقهبندی هیستوپاتولوژیک
این تقسیمبندی بر اساس ویژگیهای میکروسکوپی و بافتشناختی تومور انجام میشود. انواع هیستوپاتولوژیک سرطان کولورکتال شامل موارد زیر است:
1-۱. آدنوکارسینوم کولورکتال (Colorectal Adenocarcinoma)
- شایعترین نوع سرطان کولورکتال (حدود ۹۵٪ موارد)
- منشاء آن از سلولهای غددی مخاط روده بزرگ است.
- ممکن است به اشکال مختلفی مانند موسینوس (موسینوس) یا حلقهای (Signet Ring Cell) دیده شود که انواع با پیشآگهی ضعیفتر هستند.
2-1 سرطانهای نادرتر کولورکتال
- سرطان سلولهای سنگفرشی (Squamous Cell Carcinoma): نادر است و اغلب در رکتوم رخ میدهد.
- سرطان نورواندوکرین (Neuroendocrine Tumors): شامل کارسینوئیدهای کولورکتال است که ممکن است رفتار خوشخیم یا بدخیم داشته باشند.
- لنفوماهای اولیه کولورکتال: شامل لنفومهای غیرهوچکینی که از سلولهای سیستم ایمنی در دیواره روده منشأ میگیرند.
- سارکومای کولورکتال: شامل تومورهای نادر با منشاء بافت همبند، مانند سارکومای استرومایی دستگاه گوارش (GIST).
3-1 کارسینومای درجا (Carcinoma in situ) vs. کارسینومای تهاجمی (Invasive Carcinoma)
- کارسینومای درجا (مرحله صفر): رشد سلولهای غیرطبیعی یا پیشسرطانی که هنوز به لایههای عمیقتر روده نفوذ نکردهاند.
- کارسینومای تهاجمی: سرطانهایی که از لایه مخاطی عبور کرده و به سایر لایههای دیواره روده یا بافتهای اطراف گسترش یافتهاند.
۲. سیستم درجهبندی سرطان (Grading System)
درجه تومور بر اساس میزان تمایز سلولی تعیین میشود، یعنی چقدر سلولهای سرطانی به سلولهای طبیعی شباهت دارند:
- درجه ۱ (Low Grade, Well Differentiated): سلولهای سرطانی هنوز شباهت زیادی به سلولهای طبیعی دارند و رشد آهستهتری دارند.
- درجه ۲ (Moderate Grade, Moderately Differentiated): سلولها ویژگیهای سرطانی بیشتری پیدا کردهاند اما هنوز تا حدودی سازمانیافته هستند.
- درجه ۳ (High Grade, Poorly Differentiated): سلولها به شدت غیرطبیعی شدهاند و معمولاً با رشد سریعتر و پیشآگهی ضعیفتری همراه هستند.
سرطانهایی با تمایز ضعیف (Grade 3 یا Poorly Differentiated) معمولاً تهاجمیتر هستند و احتمال متاستاز آنها بالاتر است.
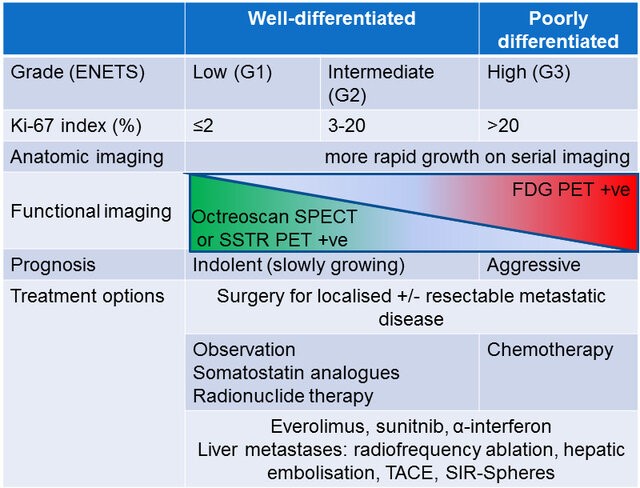
3- سیستم مرحلهبندی سرطان کولورکتال (Staging Systems)
1-3 . سیستم TNM (T: Tumor, N: Nodes, M: Metastasis)
رایجترین روش طبقهبندی که توسط انجمن سرطان آمریکا (AJCC) و سازمان بینالمللی سرطان (UICC) استفاده میشود. این سیستم بر اساس سه معیار اصلی مرحلهبندی را انجام میدهد:
- T (تومور): میزان رشد تومور در دیواره روده
- N (گرههای لنفاوی): درگیری یا عدم درگیری گرههای لنفاوی
- M (متاستاز): انتشار سرطان به اندامهای دیگر
جزئیات مرحلهبندی TNM:
دستهبندی | تعریف | مرحله |
سرطان کولورکتال موضعی | کارسینوم درجا: تومور بدخیمی که محدود به مخاط* است و به زیرمخاط* تهاجم نمیکند. | مرحله ۰ |
تومور به زیرمخاط* یا لایه عضلانی اصلی* تهاجم میکند. | مرحله I | |
تومور از لایه عضلانی اصلی* عبور کرده و به زیرسروز* یا بافتهای مجاور در فضای داخل صفاقی* تهاجم میکند. | مرحله IIA | |
تومور به صفاق احشایی* نفوذ کرده و/یا مستقیماً به اندامها یا ساختارهای فضای داخل صفاقی* تهاجم میکند. | مرحله IIB | |
تومور متاستاز* به غدد لنفاوی منطقهای* ایجاد کرده است. مرحله III بسته به میزان تهاجم تومور موضعی و تعداد غدد لنفاوی* درگیر به ۳ مرحله تقسیم میشود: | مرحله III | |
سرطان کولورکتال پیشرفته | تومور به اندامهای دوردست گسترش یافته است، بدون توجه به میزان تهاجم موضعی و/یا گسترش به غدد لنفاوی منطقهای*. | مرحله IV |
توضیح: در مرحلهبندی جراحی*، حداقل ۱۲ غده لنفاوی* باید برداشته شوند تا تعداد غدد لنفاوی* درگیر بهطور دقیق تعیین شود.
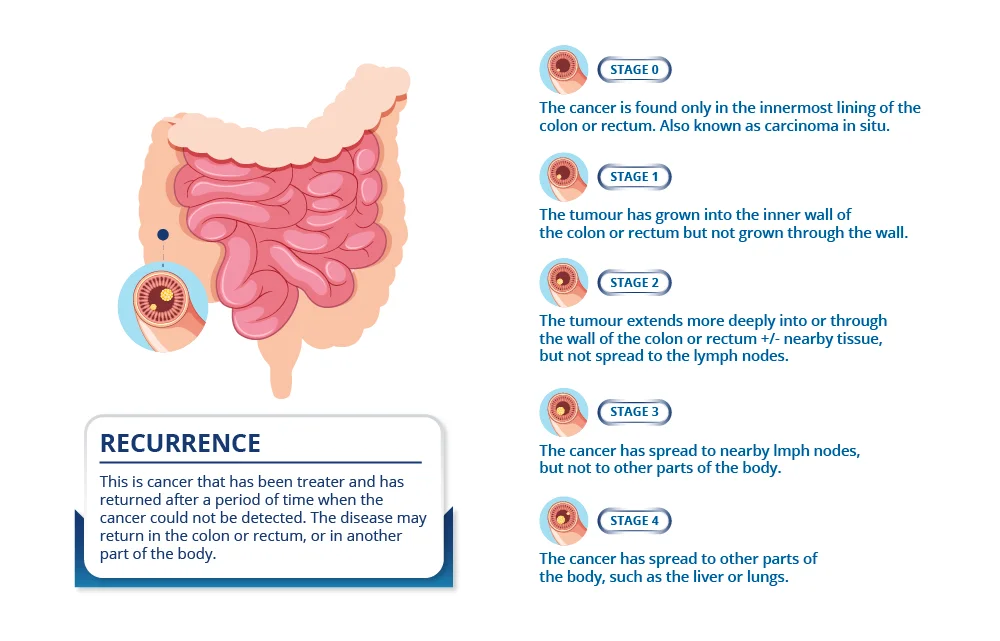
2-3- . تقسیمبندی سرطان کولورکتال بر اساس محل تومور
- سرطان کولون راست (Right-Sided Colon Cancer): معمولاً در سکوم و کولون صعودی رخ میدهد و اغلب با علائم کمخونی (به دلیل خونریزی مزمن) همراه است.
- سرطان کولون چپ (Left-Sided Colon Cancer): معمولاً در کولون نزولی و سیگموئید رخ میدهد و بیشتر باعث انسداد روده میشود.
- سرطان رکتوم: تمایل بیشتری به عود (عود محلی) دارد و معمولاً نیازمند پرتودرمانی پیش از جراحی است.
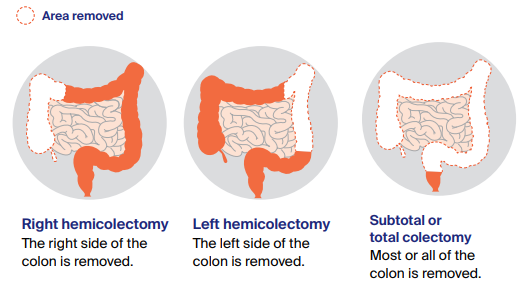
4- مرحلهبندی جایگزین: سیستم دوک (Dukes’ Staging System)
این سیستم قدیمیتر بوده اما هنوز در برخی مراکز استفاده میشود:
• مرحله A: سرطان محدود به مخاط و زیرمخاط.
• مرحله B: سرطان به عضله دیواره روده یا فراتر از آن رسیده، اما گرههای لنفاوی درگیر نیستند.
• مرحله C: گرههای لنفاوی درگیر هستند.
• مرحله D: متاستاز به اندامهای دوردست رخ داده است.
۵. تقسیمبندی مولکولی و ژنتیکی سرطان کولورکتال
مطالعات مولکولی نشان دادهاند که سرطان کولورکتال را میتوان بر اساس مسیرهای ژنتیکی نیز تقسیمبندی کرد
5-1- مسیرهای اصلی سرطان کولورکتال
• ناپایداری کروموزومی (CIN, Chromosomal Instability): شایعترین نوع (۸۵٪ موارد) که شامل جهشهای APC، TP53 و KRAS است.
• ناپایداری ریزماهوارهای (MSI, Microsatellite Instability): حدود ۱۵٪ موارد، معمولاً در سرطانهای مرتبط با سندرم لینچ دیده میشود.
• متیلاسیون گسترده پروموتر (CIMP, CpG Island Methylator Phenotype): شامل تغییرات اپیژنتیک که منجر به خاموش شدن ژنهای سرکوبگر تومور میشود.
2-5- تقسیمبندی بر اساس پاسخ به درمان
• تومورهای MSI-H: پاسخ به ایمنیدرمانی (قابلیتکنندههای PD-1) بهتر است.
• تومورهای KRAS/NRAS جهشیافته: به درمانهای هدفمند ضد EGFR (مانند سیتوکسیماب) پاسخ نمیدهند.
• تومورهای BRAF جهشیافته: معمولاً با پیشآگهیهای همراه میتوانند به درمانهای ترکیبی نیاز داشته باشند.
6-نگاهی دقیقتر به پروسهی تشخیص سرطان روده
تشخیص سرطان روده معمولاً با استفاده از معاینه بالینی و تصویربرداریهای مختلف صورت میگیرد. بر اساس گایدلاینهای موجود، روشهای تشخیص به شرح زیر توصیه میشوند:
6-1- کولونوسکوپی (Colonoscopy)
کولونوسکوپی روش اصلی و استاندارد طلایی برای تشخیص سرطان روده است. این روش امکان مشاهده مستقیم پوشش داخلی روده بزرگ (کولون) و راست روده (رکتوم) را میکند در این روش، یک لوله قابل قبول مجهز به دوربین (کولونکوپوس) از طریق مقعد وارد روده می شود. اگر ضایعههای مشکوک مشاهده شود، نمونهبرداری (بیوپسی) انجام میشود. این روش امکان تشخیص پولیپها، تومورها و ضایعات پیشسرطانی و همچنین برداشتن آنها در حین انجام کولونوسکوپی.
2-6- . سیتیاسکن (CT Scan)
سیتیاسکن شکم و لگن برای ارزیابی گسترش موضعی و متاستاتیک سرطان استفاده میشود. این روش تصویربرداری به شناسایی اندازه تومور، محل دقیق آن و بررسی گسترش سرطان به غدد لنفاوی یا اندامهای دیگر (مانند کبد یا ریهها) کمک میکند. سیتیاسکن برای مرحلهبندی سرطان (Staging) و برنامهریزی درمانی بسیار مهم است.
6-3- امآرآی (MRI)
MRI بهویژه برای ارزیابی سرطانهای رکتوم و بررسی گسترش موضعی تومور به بافتهای اطراف و غدد لنفاوی استفاده میشود.
MRI تصاویر دقیقی از بافتهای نرم ارائه میدهد و در موارد زیادی مفید هست از جمله سرطانهای رکتوم با احتمال گسترش به غدد لنفاوی ، ارزیابی پاسخ به درمانهای نئوادجوانت (پیش از جراحی)، سرطانهای مرتبط با سندرمهای ژنتیکی مانند سندرم لینچ یا پولیپوز آدنوماتوز خانوادگی (FAP).
6-4- آزمایشهای مولکولی و ژنتیکی
این آزمایشها برای شناسایی جهشهای ژنتیکی و نشانگرهای مولکولی مرتبط با سرطان روده انجام میشوند. بررسی جهشهای ژنهای MMR (Mismatch Repair) برای تشخیص سندرم لینچ. بررسی جهشهای ژن APC در موارد پولیپوز آدنوماتوز خانوادگی (FAP). ، آزمایشهای KRAS، NRAS و BRAF برای تعیین پاسخ به درمانهای هدفمند ، این آزمایشها به تشخیص سرطانهای ارثی، پیشبینی پیشآگهی و انتخاب درمان مناسب کمک میکنند.
6-5- سونوگرافی (Ultrasound)
سونوگرافی شکم برای بررسی گسترش سرطان به کبد یا دیگر اندامهای شکمی استفاده میشود. این روش غیرتهاجمی و بدون درد است و میتواند به عنوان یک ابزار کمکی در کنار سیتیاسکن یا MRI استفاده شود.
6-6- آزمایشهای خون
برخی آزمایشهای خون میتوانند به عنوان ابزار کمکی در تشخیص و پیگیری سرطان روده استفاده شوند. اندازهگیری نشانگر توموری CEA (Carcinoembryonic Antigen): این نشانگر میتواند در تشخیص اولیه و پیگیری پاسخ به درمان مفید باشد. آزمایشهای عملکرد کبد: برای بررسی گسترش سرطان به کبد.
6-7- تنقیه باریوم (Barium Enema)
این روش کمتر رایج است و در مواردی که کولونوسکوپی امکانپذیر نباشد، استفاده میشود. پ ک ماده حاجب (باریوم) از طریق مقعد وارد روده میشود و سپس با استفاده از اشعه ایکس، تصاویری از روده بزرگ گرفته میشود.
6-8- . پت اسکن (PET Scan)
پت اسکن برای ارزیابی گسترش متاستاتیک سرطان به سایر نقاط بدن استفاده میشود. این روش با تزریق یک ماده ردیاب رادیواکتیو انجام میشود و میتواند مناطق فعال متابولیکی (مانند تومورها) را شناسایی کند.
7- انواع سرطان روده
7-1- سرطان روده ارثی (Familial Colorectal Cancer)
سرطان روده ارثی به مواردی اشاره دارد که در خانوادهها به صورت موروثی و بدون وجود یک سندرم ژنتیکی مشخص رخ میدهد. در این موارد، ممکن است چندین نفر در یک خانواده به سرطان روده مبتلا شوند، اما جهش ژنتیکی خاصی که مسئول این سرطان باشد، شناسایی نشده است. با این حال، احتمال وجود یک زمینه ژنتیکی قوی در این خانوادهها وجود دارد.
7-2- سرطان روده متاستاتیک (Metastatic Colorectal Cancer)
سرطان روده متاستاتیک به شرایطی گفته میشود که سرطان از روده به سایر قسمتهای بدن مانند کبد، ریهها یا استخوانها گسترش یافته است. این نوع سرطان پیشرفتهتر است و درمان آن معمولاً چالشبرانگیزتر است. درمانهای متاستاتیک ممکن است شامل شیمیدرمانی، درمانهای هدفمند و ایمونوتراپی باشد.
7-3- سایر انواع سرطان روده
• سرطان روده اسپورادیک (Sporadic Colorectal Cancer): این نوع سرطان به صورت تصادفی و بدون سابقه خانوادگی یا عوامل ژنتیکی مشخص رخ میدهد و شایعترین نوع سرطان روده است.
• سندرمهای ژنتیکی مرتبط با سرطان روده: مانند سندرم لینچ (Lynch Syndrome) و پولیپوز آدنوماتوز خانوادگی (FAP) که با جهشهای ژنتیکی خاصی همراه هستند و خطر ابتلا به سرطان روده را به طور قابل توجهی افزایش میدهند.
